心肌梗塞
此條目需要補充更多來源。 (2020年11月17日) |
| 心肌梗塞 Myocardial infarction | |
|---|---|
| 異名 | Acute myocardial infarction (AMI), heart attack |
 | |
| 心肌梗塞的圖,由於左冠狀動脈(LCA)有一個分支堵塞(位置(1)處),造成心前壁頂端(位置(2))梗死,圖中的RCA是右冠狀動脈。 | |
| 症狀 | 胸痛、呼吸困難、噁心、頭暈、昏厥前期、冒冷汗、疲倦[1] |
| 併發症 | 心臟衰竭、心律不整、心因性休克、心搏停止[2][3] |
| 類型 | 冠狀動脈疾病、缺血、梗塞、疾病 |
| 病因 | 通常是冠狀動脈疾病[2] |
| 風險因素 | 高血壓、吸菸、糖尿病、缺乏運動、肥胖症、高膽固醇血症[4][5] |
| 診斷方法 | 心電圖(ECG)、血液檢查、冠狀動脈造影[6] |
| 治療 | 經皮冠狀動脈介入治療、血栓溶解[7] |
| 藥物 | 阿斯匹靈、硝酸甘油、肝素[7][8] |
| 預後 | ST 段抬高心肌梗塞(STEMI)有10%死亡的風險(已開發國家)[7] |
| 盛行率 | 1600萬人(2015年)[9] |
| 分類和外部資源 | |
| 醫學專科 | 心臟病學 |
| ICD-10 | I21-I22 |
| ICD-9-CM | 410 |
| OMIM | [1] |
| DiseasesDB | 8664 |
| MedlinePlus | 000195 |
| eMedicine | med/1567 emerg/327 ped/2520 |
心肌梗塞(英語:myocardial infarction,MI)又稱心肌梗死、心梗,俗稱心臟病發作[10](heart attack),是冠狀動脈血流減少或停止時,對心肌造成的損傷[1];由於常為急性且嚴重,常稱為急性心肌梗塞(acute MI,AMI)、急性心梗。
心肌梗塞的症狀是不同程度的胸痛不適,也可能會轉變為肩膀、手臂、背部、頸部或是下巴的不適 ,胸痛一般會在胸腔的中央或是左側,會持續幾分鐘,不適的感覺會類似胃灼熱。其他的症狀包括呼吸困難、噁心、覺得昏厥、冒冷汗或是疲倦[1]。有30%的病患在心肌梗塞時會出現非典型的症狀[7]。女性較容易出現無症狀的心肌梗塞[11]。在超過75歲的人當中,約有5%會有無病史的心肌梗塞[12]。心肌梗塞可能會造成心臟衰竭、心律不整、心因性休克及心搏停止[2][3]。
大部分的心肌梗塞是因為冠狀動脈疾病所造成[2]。危險因子包括高血壓、抽菸、糖尿病、缺乏運動、肥胖症、高膽固醇血症、營養不良、攝取過量酒精等[4][5]。心肌梗塞的潛在原因常常是動脈粥樣硬化斑塊破裂引起的冠狀動脈完全阻塞[2]。心肌梗塞比較不會因為冠狀動脈痙攣而造成[13][14]。有些檢查有助於心肌梗塞的診斷,包括心電圖(ECG)、驗血、冠狀動脈造影等[6]。心電圖可以記錄心臟的電位變化,若有ST段抬高,即可確認心肌梗塞是ST段抬高心肌梗塞(STEMI)[7][15],需要更積極的治療。驗血是檢驗血液中是否有和心肌損傷有關的物質,常用的血液檢驗包括肌鈣蛋白及較少使用的CPK-MB測試(檢驗肌酸激酶中的MB亞組)[6]
醫學徵兆與症狀
[編輯]
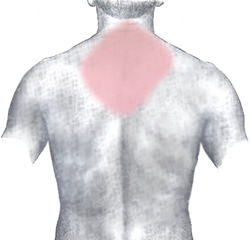
心肌梗塞最典型的症狀是不同程度的胸痛和不適、虛弱、發汗、暈眩、嘔吐、心跳不穩定,有時心肌梗塞也會導致昏迷。胸痛是最常見的症狀,病人一般將它描寫為積壓、緊束的感覺。有時下頜、頸部、臂膀、背部和腹部也會隨之疼痛,尤其左臂或頸部容易疼痛。心肌梗塞造成的胸痛往往長於30分鐘。約四分之一的心肌梗塞沒有任何症狀,尤其老年人和糖尿病患者的心肌梗塞會是這樣無症狀的。他們往往會感到虛脫、昏厥或無力。約一半的心肌梗塞病人在發病前就有前兆症狀如心絞痛。
診斷
[編輯]心肌梗塞的嚴重性可以非常不同。一般急救人員、急診室醫生和專門護理心臟病的護士很快能夠診斷普通的心肌梗塞。但小的心肌梗塞往往不被患者發現,得不到治療,其結果可以是突然死亡或心臟衰竭。要進行完整的診斷需要看病人的病史、心電圖和驗血來測定心肌損害。超聲心動圖和心肌試驗也很有用。
心電圖
[編輯]ECG會顯示不同特徵的波形,如:ST段抬高、T波形態改變或倒置、新的Q波或新的左束支傳導阻滯,均可用於診斷急性心梗[16]。心肌梗塞後往往可以看到受損的心組織特有的Q波——病理性Q波(「長度 > QRS波群的三分之一」 或 「寬度 > 一小格」)。假如ST段不升高的話,心肌梗塞要通過診斷心酶的水平來確定。
目前一般依據ECG結果,將急性心梗分為:ST段抬高心梗(STEMI)與非ST段抬高心梗(NSTEMI)[17],前者暗示血栓完全閉塞了冠脈管腔,後者可能血栓造成冠脈管腔不完全閉塞;兩者治療策略和預後不盡相同。
心肌梗塞主要影響左心室,但可延伸至右室或心房。人體左室壁可依臨床應用分為:前壁(含前間壁)、側壁(含高側壁)、下壁、後壁。右室心梗一般合併左室下壁心梗,單獨右室心梗少見,且一般由心電圖不能區分右室壁位置。
驗血
[編輯]心組織合成的蛋白質也可以在血液中找到。到1980年代為止天冬氨酸轉氨酶(AST)和乳酸脫氫酶(LDH)被用來測試心損傷。後來發現心肌損傷後肌酸激酶中的MB亞組(CK-MB)不正常的上升是非常典型的。今天的指南一般推薦肌鈣蛋白I或T。在永久性損傷出現前這些蛋白質的含量上升。肌鈣蛋白上升加上胸痛是已經發生急性心肌梗塞的特徵表現。
過去要病史、心電圖和驗血全部驗證才算診斷了心肌梗塞。最近驗血已經非常可靠,其酶的上升本身就可以看作是心肌梗塞的證明了。心電圖可以幫助確定心肌損傷的位置。病史則可以在以後的驗血和心電圖檢查中提供比較數據。
在困難的情況或者需要干預恢復病人血流的情況下,則可以使用血管造影術。使用插入病人動脈的導管可以鑑別受堵塞或狹窄的血管,可以使用血管成形術作為治療方法(見下節)。使用血管造影術需要很高的經驗,尤其在緊急狀態下非常困難,不是總可以在數小時內完成。一般需要專業心臟學家進行。通過球囊膨脹造成血管破壞的可能性非常小,假如發生的話需要緊急開胸進行心臟手術。在插入導管的地方一般病人會有瘀斑,少數情況下血腫。血管撕裂的可能性極小,假如發生的話可以使用局部注射止血劑來治療。
病理學
[編輯]
缺血和梗死
[編輯]心肌梗塞的原因是缺氧導致的心肌細胞破壞。由於這些細胞無法通過冠狀動脈獲得新陳代謝所需要的氧,因此造成心肌的梗死。
供血的減少有下列後果:
- 心肌長時間(10到15分鐘)沒有獲得血液供應的情況下死亡,加上心肌細胞並不會重生,因此心臟的功能不斷減弱。
- 受傷的、但依然活的心肌引導導致心跳的電脈衝的信號比較慢。其速度可以慢到未受傷的心肌已經完成了收縮,而啟示收縮的信號還在受傷的心肌中傳播。這個信號會導致健康的心肌在還沒有恢復鬆弛前再次收縮。這樣靜脈的血無法回到心臟。假如在這種情況下心跳速度超過200(心動過速)甚至400次每分鐘(心室顫動)的話那麼心臟實際上就停止了泵血的功能。心輸出量和血壓降低到幾乎零導致人死亡。這是心肌梗塞導致突然死亡的一般原因。去顫器是專門用來防止這樣高速心跳的儀器。在適當使用的條件下它可以導致心肌同步收縮。在心動過速或心室纖維性顫動發生後一分鐘內使用除顫器很可能可以使得心跳恢復正常。
在心肌梗塞末期時,心室會因為內部血液的壓力而往外擴大形成心室動脈瘤,導致心博出率下降,使身體各部位的組織或器官無法獲得充分的血液灌流。病理解剖學研究顯示受心肌梗塞的心臟有一塊缺血性壞死的區域。在一開始的12到48小時中心肌細胞外表還完好,細胞質紅腫,但其橫截條紋和細胞核開始喪失。細胞間有紅血球侵入。
開始康復時(五到十天後)壞死區域的心肌纖維保持它們的原狀,但細胞質強烈紅腫,橫截條紋和細胞核完全喪失。梗死區域的間隙有中性粒細胞侵入,隨後還會有淋巴細胞和巨噬細胞入侵來吞噬肌細胞殘骸。壞死部位漸漸被肉芽組織包圍和入侵,在原來的梗死地區留下一個纖維質的傷疤。
動脈粥樣硬化
[編輯]- 心臟病發作最常見的原因是動脈粥樣硬化。膽固醇和纖維組織逐漸地在動脈壁上留下斑塊,一般這樣的斑塊的形成需要幾十年的時間。但有時斑塊會不穩定而破裂,堵塞動脈造成血栓的形成。這可以在數分鐘內發生。假如有足夠的斑塊破裂導致冠狀動脈的堵塞,則會形成心肌梗塞。
血流問題幾乎總是由於動脈內壁上形成動脈粥樣硬化斑塊所導致的。因此動脈粥樣硬化斑塊是心肌梗塞的最主要原因。
在強烈壓力作用下(由於緊張或由於強烈運動所導致)心肌梗塞的可能性提高,尤其是在壓力強於身體一般所適應的壓力情況下,心肌梗塞的可能性大為提升。身體健康的人在強烈運動和此後恢復的時間裡,發生心肌梗塞的可能性相較於放鬆時提高六倍。身體虛弱的人在這種情況下,發生心肌梗塞的可能性可以提高35倍或更高。血管內超聲研究證明,其原因是在這種情況下動脈血管受到伸張和恢復的壓力提高,對動脈粥樣硬化斑塊的剪切應力增高,從而導致動脈粥樣硬化斑塊容易破裂。
古柯鹼濫用所導致的冠狀動脈痙攣也可以導致心肌梗塞。
急救
[編輯]心肌梗塞的醫療非常講求時效[18]。若懷疑心肌梗塞,可以立刻用阿斯匹林進行治療[8]。硝酸甘油或鴉片類藥物可能可以改善胸痛,但於整體的病況幫助不大[7][8]。若是氧氣含量不足或是呼吸急促,需給予氧氣治療[8]。若是STEMI的治療,需設法讓血液重新流到心臟,其中也包括經皮冠狀動脈介入治療(PCI),會將動脈打開,有可能要植入支架,另一種方式是血栓溶解,也就是利用藥物去除血栓[7]。若是NSTEMI(非ST段抬高心肌梗塞)的病患,會利用血液稀釋劑肝素進行治療,若是高度危險性的病患,也會併用經皮冠狀動脈介入治療[8]。 若是在多發冠狀動脈阻塞和糖尿病的患者中,會建議進行冠狀動脈旁路移植(CABG)的治療,而不進行血管成形術[19]。在心肌梗塞後需要有生活方式的調整,一般也建議用阿斯匹靈、β受體阻斷藥以及羥甲基戊二酸單醯輔酶A還原酶抑制劑(statin)[7]。
立即措施
[編輯]心肌梗塞是一種常見的急救情況,因此所有急救訓練中都會提到它的症狀。一般的立即措施有:
研究顯示自動體外除顫器可以明顯地提高急救的效果,因此在一些已開發國家中在公共場所和公共運輸以及一些非急救車(如警車和救火車中)備有自動體外除顫器。自動體外除顫器可以自動判斷是否需要進行除顫。
急救措施
[編輯]急救措施包括有可能的話立刻向病人施用硝酸甘油,特別是如果他們以前有過心臟病發作或心絞痛。
在急救車里靜脈內療法可以實現。假如病人有呼吸、有脈搏的話應該立刻將病人轉移到醫院,沿途需要進行心跳、血壓、血氧、以及心功能監視(心電圖)。
假如病人停止呼吸或循環消失的話要立即開始進行心肺復甦術,包含早期去顫。約20%的病人在去往醫院的路上死亡,死因一般是心室纖維性顫動。
野外急救
[編輯]在野外即使是懷疑心肌梗塞或發現心肌梗塞最早的跡象或前兆也要立刻儘快轉移病人。有可能病人很快會無法行動,必須抬走。
航空旅行
[編輯]隨機旅行的醫務人員可以使用機上的急救包對病人進行機上護理。急救包內有高級心臟救命術所需要的藥品,機上有純氧供給。機務人員必須知道這些物件的存放處。飛行員有義務將飛機轉向可最快降落的機場,並通知機場準備好救護車等急救措施。
鐵路旅行
[編輯]列車內需有自動體外心臟去顫器
治療
[編輯]心肌梗塞是一種有生命危險的疾病,病人必須立即獲得急救。是否立刻將病人通過急救車送入能夠進行高級心臟救命術的醫院不僅關係到病人的生死,而且也影響到此後是否能夠恢復和恢復程度的大小。在這方面分分秒秒都是至關緊要的。
一線措施
[編輯]在醫院裡,假如病人在運輸過程中還沒有獲得純氧、阿斯匹靈、硝酸甘油和止痛藥(一般嗎啡)的話這些藥品要儘快施用。
再灌注
[編輯]心肌梗塞緊急治療的目的在於儘量防止更多的心肌受到損傷和儘快重建心室收縮作用。最主要的是施用消拴藥劑如鏈激酶、尿激酶、阿替普酶或瑞替普酶。肝磷脂作為單獨的抗凝劑使用成效不好。
臨床經驗證實使用血管成形術作為一線措施可以提高治療效果,實際上需要有經驗的心臟學家才能執行做這個手術,但病人往往無法很快運送到相應的醫療中心。緊急心臟手術如冠心臟搭橋手術等的應用不斷減少因為血管成形術的效果不斷提高,此外心臟手術也是在大多數醫院無法進行的。
ST段不升高的心肌梗塞與心絞痛在大多數情況下在急救期間無法區分,因此它與心絞痛一樣使用阿斯匹靈、肝磷脂(heparin)和氯吡格雷(Clopidogrel)治療。
監視和續後措施
[編輯]急救後的治療目標在於防止有生命危險的心律不整或導電障礙。這需要使用冠心病監護室來監視心功能和記錄抗心律不整藥的使用。
建議病人服用長期β受體阻斷藥。此外病人可以服用阿斯匹靈和/或氯吡格雷。同時使用其它消拴藥劑不提高效益。在隨後的恢復過程中建議使用ACEI類來幫助心室重構。最近研究顯示即使沒有高膽固醇血症的病人服用斯他汀也有益。
在心肌梗塞發作後的兩個月內病人要進行心臟恢復訓練,在這段時間裡他不應該工作或性交。當地政府應該限制他駕駛機動車的權利。
此後的醫院外病人訪問或在出院前要確定病人是否患心絞痛。假如病人患心絞痛的話一般使用運動耐受測試、心肌斷層顯像或冠狀動脈成像來確定其原因和治療方法來減小病人再患心肌梗塞的可能性。各種不同的組織工程支架已被廣泛研究用來做為心肌補綴片,而成果顯示補綴片可以藉由增加心室的機械強度,來避免心肌梗塞後的心室重整與擴張所造成的心臟衰竭。
流行病學和文化
[編輯]2015年全世界有1590萬人罹患心肌梗塞[9]。其中超過三百萬人是STEMI(ST段抬高心肌梗塞),超過四百萬人是非ST段抬高心肌梗塞[21]。男性出現ST段抬高心肌梗塞的頻率是女性的兩倍[22]。美國每年約有一百萬人罹患心肌梗塞[2]。在已開發國家中,STEMI的死亡率約是10%[7]。2010年時心肌梗塞的發生率已比1990年降低了不少[23]。2011年時,急性心肌梗塞是美國住院病患的前五名之一,有61.2萬的住院人次,總計115億美元[24]。
歷史
[編輯]在心電圖被發明以前要客觀診斷心肌梗塞是不可能的。此前心絞痛這個名詞已被使用了近150年了,但其原因幾乎不為所知。
1912年詹姆斯·赫里克在美國醫學會雜誌中首次將心肌梗塞描寫為一種疾病。他也是血栓原理(即心肌梗塞是由於冠狀動脈中的血栓造成的)的提出者。後來學者們又發現動脈粥樣硬化及其破裂是造成血栓的原因。
1956年確認吸菸提高心肌梗塞的可能性。
1980年前患有急性心肌梗塞的病人多是以症狀療法來治療。
1980年由於一個血管造影法的研究,發現有87%患者被檢驗出在病發的前四小時內冠狀動脈完全堵塞。開啟了用血栓溶解劑來阻斷心肌壞死的病程。
參見
[編輯]參考文獻
[編輯]- ^ 1.0 1.1 1.2 What Are the Signs and Symptoms of Coronary Heart Disease?. www.nhlbi.nih.gov. September 29, 2014 [23 February 2015]. (原始內容存檔於2015-02-24).
- ^ 2.0 2.1 2.2 2.3 2.4 2.5 What Is a Heart Attack?. www.nhlbi.nih.gov. December 17, 2013 [2015-12-24]. (原始內容存檔於2015-02-19).
- ^ 3.0 3.1 Heart Attack or Sudden Cardiac Arrest: How Are They Different?. www.heart.org. Jul 30, 2014 [24 February 2015]. (原始內容存檔於2015-02-24).
- ^ 4.0 4.1 Mehta, Puja K.; Wei, Janet; Wenger, Nanette K. Ischemic heart disease in women: A focus on risk factors. Trends in Cardiovascular Medicine. 2015-02-01, 25 (2): 140-151 [2025-04-01]. ISSN 1050-1738. PMC 4336825
 . PMID 25453985. doi:10.1016/j.tcm.2014.10.005.
. PMID 25453985. doi:10.1016/j.tcm.2014.10.005.
- ^ 5.0 5.1 Mendis, Shanthi; Puska,, Pekka; Norrving, Bo. Global atlas on cardiovascular disease prevention and control (PDF) 1st. Geneva: World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. 2011: 3–18 [2017-07-28]. ISBN 978-92-4-156437-3. (原始內容存檔 (PDF)於2014-08-17).
- ^ 6.0 6.1 6.2 How Is a Heart Attack Diagnosed?. www.nhlbi.nih.gov. December 17, 2013 [24 February 2015]. (原始內容存檔於2015-02-24).
- ^ 7.0 7.1 7.2 7.3 7.4 7.5 7.6 7.7 7.8 Authors/Task Force Members; Steg, Ph. Gabriel; James, Stefan K.; Atar, Dan; Badano, Luigi P.; Lundqvist, Carina Blomstrom; Borger, Michael A.; Di Mario, Carlo; Dickstein, Kenneth; Ducrocq, Gregory; Fernandez-Aviles, Francisco. ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. European Heart Journal. 2012-10-01, 33 (20): 2569–2619 [2025-02-21]. ISSN 1522-9645. PMID 22922416. doi:10.1093/eurheartj/ehs215. (原始內容存檔於2025-02-06) (英語).
- ^ 8.0 8.1 8.2 8.3 8.4 O'Connor, Robert E.; Brady, William; Brooks, Steven C.; Diercks, Deborah; Egan, Jonathan; Ghaemmaghami, Chris; Menon, Venu; O'Neil, Brian J.; Travers, Andrew H.; Yannopoulos, Demetris. Part 10: Acute Coronary Syndromes: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010-11-02, 122 (18_suppl_3): S787-S817 [2025-04-01]. ISSN 0009-7322. PMID 20956226. doi:10.1161/CIRCULATIONAHA.110.971028. (原始內容存檔於2025-02-22) (英語).
- ^ 9.0 9.1 GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015.. Lancet. 2016-10-08, 388 (10053): 1545–1602. PMC 5055577
 . PMID 27733282. doi:10.1016/S0140-6736(16)31678-6.
. PMID 27733282. doi:10.1016/S0140-6736(16)31678-6.
- ^ http://terms.naer.edu.tw/detail/5457579/ [失效連結]
- ^ Coventry, Linda L.; Finn, Judith; Bremner, Alexandra P. Sex differences in symptom presentation in acute myocardial infarction: A systematic review and meta-analysis. Heart & Lung: The Journal of Cardiopulmonary and Acute Care. 2011-11-01, 40 (6): 477-491 [2025-04-01]. ISSN 0147-9563. PMID 22000678. doi:10.1016/j.hrtlng.2011.05.001 (英語).
- ^ Valensi, Paul; Lorgis, Luc; Cottin, Yves. Prevalence, incidence, predictive factors and prognosis of silent myocardial infarction: A review of the literature. Archives of Cardiovascular Diseases. 2011-03-01, 104 (3): 178-188 [2025-04-01]. ISSN 1875-2136. PMID 21497307. doi:10.1016/j.acvd.2010.11.013. (原始內容存檔於2025-05-10).
- ^ What Causes a Heart Attack?. www.nhlbi.nih.gov. December 17, 2013 [24 February 2015]. (原始內容存檔於2015-02-18).
- ^ Devlin, Robert J.; Henry, John A. Clinical review: Major consequences of illicit drug consumption. Critical Care. 2008-01-08, 12 (1): 202 [2025-04-01]. ISSN 1364-8535. PMC 2374627
 . PMID 18279535. doi:10.1186/cc6166. (原始內容存檔於2024-12-30).
. PMID 18279535. doi:10.1186/cc6166. (原始內容存檔於2024-12-30).
- ^ Electrocardiogram - NHLBI, NIH. www.nhlbi.nih.gov. 9 December 2016 [10 April 2017]. (原始內容存檔於2017-04-11) (英語).
- ^ Thygesen, Kristian; Alpert, Joseph S.; Jaffe, Allan S.; Simoons, Maarten L.; Chaitman, Bernard R.; White, Harvey D. Third Universal Definition of Myocardial Infarction. Circulation. 2012-10-16, 126 (16): 2020-2035 [2025-04-01]. ISSN 0009-7322. PMID 22923432. doi:10.1161/CIR.0b013e31826e1058. (原始內容存檔於2025-05-14) (英語).
- ^ 李靜超,楚英傑,劉曉宇,等. STEMI與NSTEMI患者合併右束支傳導阻滯臨床價值的對比研究[J]. 中國實用醫刊,2013,40(11):10-12. DOI:10.3760/cma.j.issn.1674-4756.2013.11.004
- ^ Colledge, Nicki R.; Walker, Brian R.; Ralston, Stuart H.; Davidson, Leybourne S. (編). Davidson's principles and practice of medicine 21st ed., repr. Edinburgh New York: Churchill Livingstone/Elsevier. 2011: 588–599. ISBN 978-0-7020-3085-7.
- ^ Authors/Task Force Members; Hamm, C. W.; Bassand, J.-P.; Agewall, S.; Bax, J.; Boersma, E.; Bueno, H.; Caso, P.; Dudek, D.; Gielen, S.; Huber, K. ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes (ACS) in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC). European Heart Journal. 2011-12-01, 32 (23): 2999-3054 [2025-04-01]. ISSN 0195-668X. PMID 21873419. doi:10.1093/eurheartj/ehr236. (原始內容存檔於2024-11-30) (英語).
- ^ Acute myocardial infarction: early treatment. [June 1, 2016]. (原始內容存檔於2016年6月13日).
- ^ White, Harvey D.; Chew, Derek P. Acute myocardial infarction. The Lancet. 2008-08-16, 372 (9638): 570-584 [2025-04-01]. ISSN 0140-6736. PMID 18707987. doi:10.1016/S0140-6736(08)61237-4. (原始內容存檔於2025-05-10) (英語).
- ^ WRITING COMMITTEE MEMBERS*; O』Gara, Patrick T.; Kushner, Frederick G.; Ascheim, Deborah D.; Casey, Donald E.; Chung, Mina K.; de Lemos, James A.; Ettinger, Steven M.; Fang, James C.; Fesmire, Francis M.; Franklin, Barry A. 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction: A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation. 2013-01-29, 127 (4): e362-e425 [2025-04-01]. ISSN 0009-7322. PMID 23247304. doi:10.1161/CIR.0b013e3182742cf6. (原始內容存檔於2025-04-28) (英語).
- ^ Moran, Andrew E.; Forouzanfar, Mohammad H.; Roth, Gregory A.; Mensah, George A.; Ezzati, Majid; Flaxman, Abraham; Murray, Christopher J.L.; Naghavi, Mohsen. The Global Burden of Ischemic Heart Disease in 1990 and 2010: The Global Burden of Disease 2010 Study. Circulation. 2014-04-08, 129 (14): 1493-1501 [2025-04-01]. ISSN 0009-7322. PMC 4181601
 . PMID 24573351. doi:10.1161/CIRCULATIONAHA.113.004046. (原始內容存檔於2023-01-26) (英語).
. PMID 24573351. doi:10.1161/CIRCULATIONAHA.113.004046. (原始內容存檔於2023-01-26) (英語).
- ^ Torio, Celeste. National Inpatient Hospital Costs: The Most Expensive Conditions by Payer, 2011. HCUP. 2013-08 [1 May 2017]. (原始內容存檔於2017-03-14) (英語).
延伸閱讀
[編輯]- Levine, Glenn N.; Bates, Eric R.; Blankenship, James C.; Bailey, Steven R.; Bittl, John A.; Cercek, Bojan; Chambers, Charles E.; Ellis, Stephen G.; Guyton, Robert A. 2015 ACC/AHA/SCAI Focused Update on Primary Percutaneous Coronary Intervention for Patients With ST-Elevation Myocardial Infarction: An Update of the 2011 ACCF/AHA/SCAI Guideline for Percutaneous Coronary Intervention and the 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction. Circulation. 2016-03-15, 133 (11): 1135–1147 [2017-07-28]. ISSN 0009-7322. PMID 26490017. doi:10.1161/CIR.0000000000000336. (原始內容存檔於2018-06-25) (英語).
外部連結
[編輯]- 開放目錄專案中的「心肌梗塞」
- American Heart Association's Heart Attack web site (頁面存檔備份,存於網際網路檔案館) — Information and resources for preventing, recognizing, and treating a heart attack.
- TIMI Score for UA/NSTEMI (頁面存檔備份,存於網際網路檔案館) and STEMI (頁面存檔備份,存於網際網路檔案館)
- HEART Score for Major Cardiac Events (頁面存檔備份,存於網際網路檔案館)
- Heart Attack. MedlinePlus. U.S. National Library of Medicine. [2022-05-03]. (原始內容存檔於2020-08-12).
